Pancreatite acuta e cronica: cause, sintomi e trattamenti
La pancreatite è un’infiammazione del pancreas che colpisce sempre più persone, collezionando nuovi pazienti ogni anno. La malattia si manifesta inizialmente come pancreatite acuta che degenera se non curata a dovere in pancreatite cronica, una condizione che causa complicazioni serie e a volte anche la morte del paziente.
Pancreas
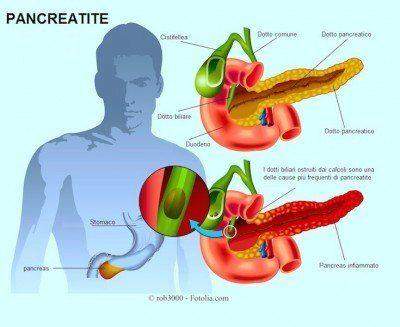
Il pancreas è una ghiandola allungata, situata dietro lo stomaco e sotto il fegato, deputata alla produzione di enzimi digestivi che si riversano nell’intestino tenue attraverso il dotto pancreatico e favoriscono la digestione di carboidrati complessi e lipidi e permettono un assorbimento facile da parte dell’intestino tenue, oltre che alla produzione di insulina e glucagone ovvero gli ormoni che regolano il livello di glucosio nel sangue.
Quando vi è un’infiammazione viene meno l’attività di questo piccolo organo che appartiene sia all’apparato digerente che al sistema endocrino e si crea una situazione patologica che compromette il benessere generale dell’organismo.
Cause pancreatite
La pancreatite acuta può essere dovuta a varie cause. Le malattie delle vie biliari come calcoli della cistifellea e del fegato rappresentano la più comune dell’infiammazione del pancreas. Si tratta di piccoli sassolini che finiscono nel coledoco e impediscono al pancreas di riversare i suoi succhi digestivi nell’intestino. L’ostruzione del piccolo condotto che convoglia la bile della cistifellea al tratto iniziale dell’intestino tenue e collega il dotto pancreatico provoca una reazione infiammatoria che fa morire le cellule pancratiche.
Il deflusso del succo pancreatico può essere ostacolato anche in presenza di altre condizioni e malattie:
- fibrosi cistica
- abuso di farmaci (diuretici, estrogeni, tetracicline e cortisonici)
- malattie dell’apparato gastrointestinale
- anomalie anatomiche del pancreas
- aumento trigliceridi nel sangue
- tumori
- ipercalcemia
- infezioni di tipo virale
- traumi a carico del pancreas
Molto spesso, quando la pancreatite acuta si trasforma in pancreatite cronica è possibile imputare la condizione al perdurare di molteplici cause. Più probabilmente, all’origine di questo processo infiammatorio partecipano fattori genetici e autoimmuni ovvero da un sistema immunitario che si rivolta contro le cellule sane del pancreas.
Pancreatite acuta e pancreatite cronica
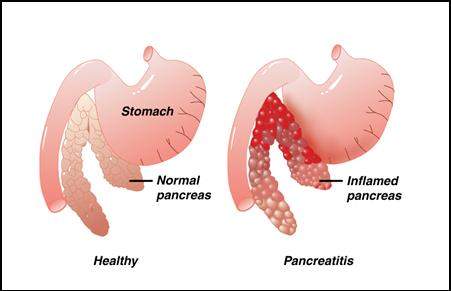
La patologia può presentarsi in due forme diverse ovvero acuta e cronica. La pancreatite acuta si manifesta in maniera improvvisa e violenta e per lo più con dolori nella parte superiore dell’addome che si estendono alla schiena, oltre a nausea, vomito e febbre. L’infiammazione potrebbe provocare numerosi danni al tessuto pancreatico con formazione di pseudocisti che possono formare ascessi.
Quando si tratta di forme infiammatorie croniche ci si trova di fronte a un processo infiammatorio che protrae nel tempo la sua azione di distruzione della ghiandola allungata. Questo significa che il pancreas finisce per calcificarsi e sostituire le cellule danneggiate con tessuto cicatriziale.
Sintomi pancreatite

La patologia nella sua forma acuta si manifesta con un corredo di sintomi ben precisi:
- dolore addominale
- nausea
- vomito
- sudorazione
- febbre
L’infiammazione cronica del pancreas si presenta con sintomi molto più precisi:
- dolore addominale continuo o intermittente
- lento dimagrimento
- problemi digestivi
- malassorbimento delle sostanze nutritive
Diagnosi
La diagnosi di pancreatite può avvenire solo attraverso la precisa analisi della sintomatologia del paziente. Lo specialista può verificare, grazie agli esami del sangue, se i valori di alcuni enzimi (amilasi e lipasi) hanno subito un aumento e il malfunzionamento della ghiandola permette il loro passaggio nel circolo sanguigno.
La diagnosi tempestiva delle forme acute è importante per riuscire ad agire tempestivamente e in maniera mirata, evitando i relativi problemi.

Esistono altri esami oltre quelli del sangue? Lo specialista, in base al caso specifico e al paziente può dar senso alla sintomatologia della pancreatite e decidere di procedere con:
- Tac dell’addome con mezzo di contrasto per distinguere le forme lievi da quelle più gravi
- Ecografia per osservare la presenza di calcoli biliari e capire l’estensione del danno pancreatico
Terapie
Quando viene diagnosticata la pancreatite è essenziale eliminare la causa che ha provocato l’infiammazione.
In caso di infiammazione acuta del pancreas non si interviene quasi mai a livello chirurgico per eliminare e si tende a procedere con la gestione della pancreatite attraverso l’alimentazione ovvero digiuno e somministrazione endovenosa di liquidi ed elettroliti. Se gli esami dovessero evidenziare la presenza di calcoli biliari allora si preferisce procedere con un intervento di colecistectomia sviluppato in laparoscopia.
Nei pazienti con forme più gravi può essere prescritta una terapia antibiotica per prevenire l’infezione del tessuto pancreatico danneggiato e necrotico.
Le forme lievi si risolvono solitamente in 7-15 giorni mentre le forme più severe possono necessitare di differenti interventi chirurgici che puntano a drenare gli ascessi intraddominali che si formano nel pancreas e il tessuto pancreatico infetto e necrotico, registrando una mortalità del 10-20%.
